- 高尿酸血症通常无症状,尤其是在早期阶段。
- 血清尿酸水平升高会增加痛风发作的风险。痛风发作突然,伴有关节(尤其是大脚趾关节)红肿和剧烈疼痛。痛风是由尿酸在体内结晶并沉积在关节及其周围组织引起的,会导致强烈的炎症反应和剧烈疼痛。
- 长期高尿酸血症还会导致尿路结石和肾脏损伤。尿路结石是尿酸结晶并在肾脏或泌尿道形成结石,可能会导致剧烈腹痛和排尿困难。肾脏损伤是尿酸沉积在肾组织中并损害肾功能所致。
高尿酸血症
尿酸是人体新陈代谢的产物,主要通过肝脏代谢,并由肾脏排出体外。正常情况下,身体会维持尿酸的平衡,当尿酸的生成增加或排出减少,就会造成尿酸水平升高。高尿酸血症是指成人在正常嘌呤饮食情况下,不分男女,非同日 2 次空腹血尿酸水平超过 420μmol/L。我国高尿酸血症的患病率逐年增高,并呈年轻化趋势,已成为仅次于糖尿病的第二大代谢性疾病。血尿酸水平升高除可引起痛风外,还与肾脏、内分泌代谢、心脑血管等系统疾病的发生发展有关。
检测结果
检测到1个变异位点,但不会增加患病风险
早期症状
疾病分期
高尿酸血症是大多数痛风人群的前期状态。高尿酸血症患者出现尿酸盐晶体沉积,导致关节炎(痛风性关节炎)、尿酸盐性肾病和肾结石称为痛风。
根据高尿酸血症血尿酸水平和痛风的严重程度,将高尿酸血症及痛风具体分期为:
- 无症状高尿酸血症期(无症状高尿酸血症及无症状单钠尿酸盐晶体沉积);
- 急性痛风性关节炎期(关节炎突然发作时期,关节红肿热痛,疼痛剧烈);
- 痛风间歇期(两次急性痛风性关节炎发作之间的阶段);
- 慢性痛风性关节炎期(关节持续疼痛,血尿酸水平持续波动,可伴有痛风石出现)。
关联项目:痛风
危险因素
- 有高尿酸血症或痛风家族史的人群;
- 久坐、高嘌呤高脂饮食等不良生活方式者;
- 肥胖、代谢异常性疾病(如糖代谢异常、血脂紊乱、非酒精性脂肪肝等)、心脑血管疾病(如高血压、冠心病、心力衰竭、卒中等)以及慢性肾脏病者;
- 作息不规律、工作压力大的人群,这类人群往往存在焦虑、失眠等心理问题,可能导致身体代谢紊乱,增加患病风险,
- 高尿酸血症的患病率存在性别差异,男性高于女性。
生活建议
成人高尿酸血症与痛风食养原则和建议
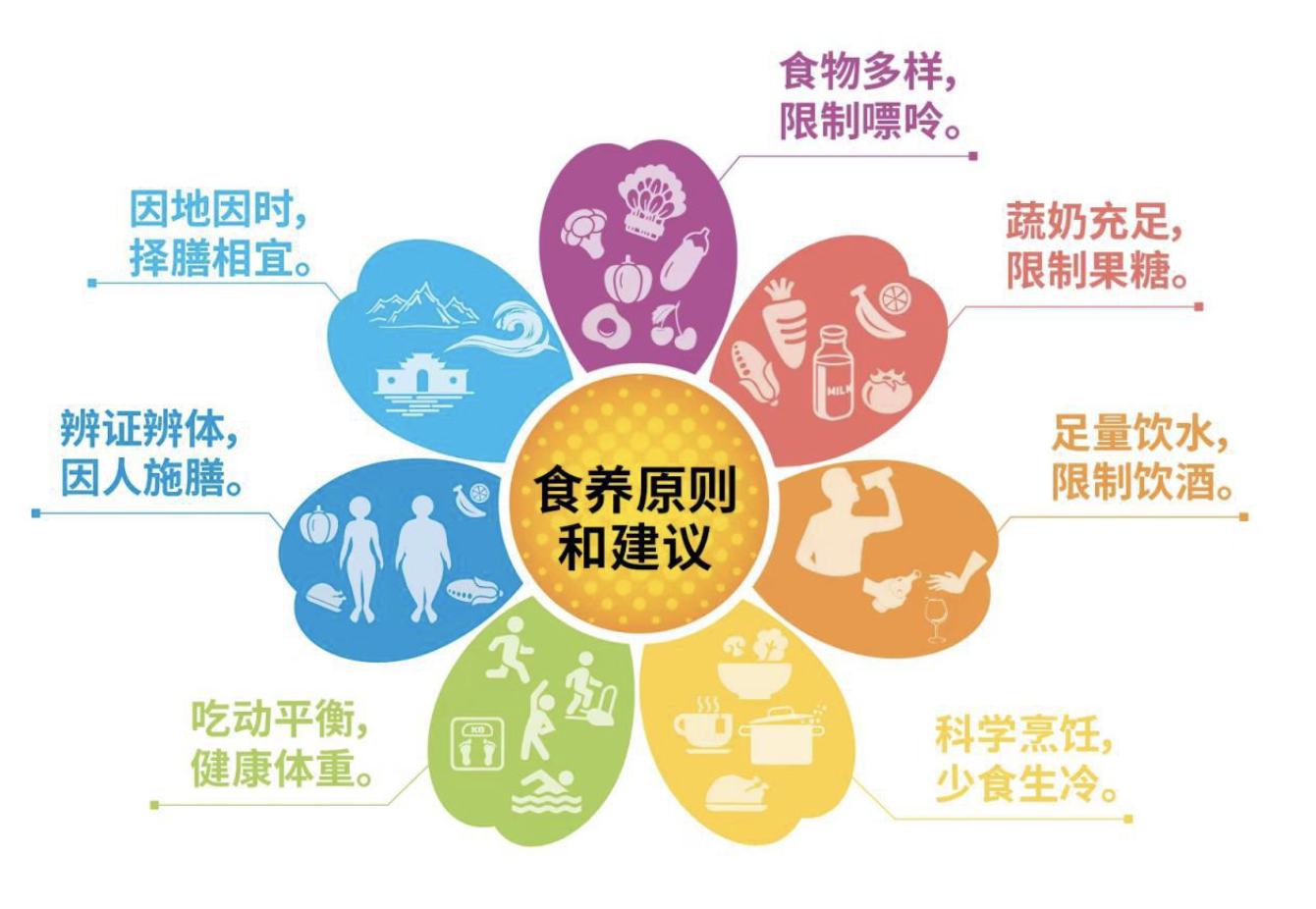
每天保证谷薯类、蔬菜和水果、畜禽鱼蛋奶、大豆和坚果的摄入,食物品种每天应不少于 12 种,每周不少于 25 种。合理调整膳食中碳水化合物、蛋白质和脂肪提供的能量比例。
限制高嘌呤食物摄入,有助于控制血尿酸的水平及减少痛风的发生。不同食材嘌呤含量和吸收利用率不同,高尿酸血症与痛风人群要科学选择食材,以低嘌呤膳食为主,严格控制膳食中嘌呤含量。常见食物嘌呤含量详见下表。
动物内脏如肝、肾、心等,嘌呤含量普遍高于普通肉类,应尽量避免选择。鸡蛋的蛋白、牛奶等嘌呤含量较低,可安心食用。虽然大豆嘌呤含量略高于瘦肉和鱼类,但植物性食物中的嘌呤人体利用率低,豆腐、豆干等豆制品在加工后嘌呤含量有所降低,可适量食用。
常见食物按嘌呤含量分类表
| 嘌呤含量(单位:mg/100g) | 分类 | 食物举例 |
| 150~1000 | 第一类(高嘌呤) | 肝、肾;海苔、紫菜(干);鲭鱼、贻贝、生蚝、海兔、鱿鱼等 |
| 75~150 | 第二类(较高嘌呤) | 牛肉、猪肉、羊肉;兔、鸭、鹅;鲤鱼、比目鱼、草鱼等 |
| 30~75 | 第三类(较低嘌呤) | 大米、燕麦、荞麦;豆角、菜花;香菇(鲜)、金针菇(鲜)、口蘑(鲜)等 |
| <30 | 第四类(低嘌呤) | 马铃薯、甘薯;胡萝卜、油菜、生菜、竹笋;水果类;奶及奶制品等 |
维生素、植物化学物等营养成分可促进肾脏尿酸排泄,起到降低尿酸的作用。建议每天多食新鲜蔬菜,推荐每天摄入不少于 500g,深色蔬菜(如紫甘蓝、胡萝卜)应当占一半以上。乳蛋白是优质蛋白的重要来源,可以促进尿酸排泄,鼓励每天摄入 300mL 以上或相当量的奶及奶制品。
果糖具有潜在诱发尿酸水平升高的作用,应限制果糖含量较高的食品,如含糖饮料、鲜榨果汁、果葡糖浆、果脯蜜饯等。尽管水果中含有果糖,但水果中的其它营养成分可改变果糖对尿酸的影响作用,因此水果的摄入量与痛风无显著相关性。建议每天水果摄入量 200~350g。
高尿酸血症人群,在心、肾功能正常情况下应当足量饮水,每天建议2000~3000mL。尽量维持每天尿量大于 2000mL。优先选用白水,也可饮用柠檬水、淡茶、无糖咖啡及苏打水,但应避免过量饮用浓茶、浓咖啡等,避免饮用生冷饮品。
少盐少油、减少调味品、清淡膳食有助于控制或降低血尿酸水平。推荐每天食盐摄入量不超过 5g,每天烹调油不超过 25~30g。减少油炸、煎制、卤制等烹饪方式,提倡肉类汆煮后食用,尽量不喝汤。腊制、腌制或熏制的肉类,其嘌呤、盐分含量高,高尿酸血症人群不宜食用。
超重肥胖的高尿酸血症人群应在满足每天必需营养需要的基础上,通过改善膳食结构和增加规律运动,实现能量摄入小于能量消耗;同时,避免过度节食和减重速度过快,以每周减低 0.5~1.0kg 为宜,最终将体重控制在健康范围。对于超重肥胖人群,每天可减少250~500kcal 的能量摄入,并通过运动消耗 250~500kcal的能量。18 岁至 64 岁成年人健康体重的体质指数(BMI)适宜范围为 18.5~23.9kg/m2 ,65 岁及以上老年人为 20.0~26.9kg/m2。
运动强度以低、中强度的有氧运动为主,应从低强度开始,逐步过渡至中等强度,避免过量运动。有氧运动以每周 4~5 次、每次 30~60 分钟为宜,可选择对关节冲击力小或无的慢跑、走路、骑自行车、太极拳、八段锦、游泳等运动项目,并适量进行力量和柔韧性练习。运动期间或运动后,应及时补充水分。痛风性关节炎期应减少或避免运动。
良好的生活习惯是痛风患者控制病情的必要条件。高尿酸血症与痛风人群应养成规律作息、劳逸结合的习惯。作息不规律会导致疲劳进一步加重,从而促使机体代谢产物堆积和内环境变化,进而增加痛风风险。
痛风食养关键在于调理脾胃,推荐食用白扁豆、玉米须、麦芽、山药、芡实、大枣、橘皮、山楂、五指毛桃、茯苓等。脾主肌肉,选择和缓、少量、持续的运动方式,可以使筋骨舒展,脾胃得健。结合患者的体质特征和临床症状,根据常见中医证型,合理膳食。
湿浊证,常见于无症状高尿酸血症期和痛风间歇期,应限制嘌呤和蛋白质的总摄入量,低盐膳食,尤其避免食用甜、油腻、酸、涩食物;可食用薏苡仁、橘皮、茯苓代茶饮。
湿热证,常见于急性痛风性关节炎期,除严格限制嘌呤、蛋白质的摄入之外,尤其应该限盐和烟酒,避免外感风寒、风热诱发痛风的急性发作,推荐食用山竹、西瓜、荸荠等,可用赤小豆、木瓜、薏苡仁等煮汤饮用。
痰瘀证,常见于痛风间歇期、慢性痛风性关节炎期,患者应多饮水,严格限制高脂、高胆固醇食物和高盐膳食,可食用木耳、山楂、桃仁等。
脾肾亏虚证,常见于慢性痛风性关节炎期,该类人群宜食温热性食物,可食生姜、黄芪、茯苓、核桃、荔枝等。
春季养肝,起居应夜卧早起,适寒温,膳食清淡、爽口,以每天所需能量为基础摄入碳水化合物,多吃含有丰富维生素、膳食纤维的蔬菜和水果。
夏季暑热,食物以清淡、营养丰富、易消化为好,推荐吃丝瓜、冬瓜等,少吃海鲜、动物内脏、畜肉,少吃生冷。
秋季暑气渐消,燥气当道,起居应早卧早起,情志上要安定平和,少吃鱼、虾、螃蟹,推荐吃莲子、莲藕、荸荠、百合等甘凉、生津、润燥之品。
冬季温补,起居应早卧晚起,居处宜保暖,注意御寒,膳食上控制火锅、烤串、肉汤等摄入。
此外,痛风性关节炎遇冷容易诱发,在气候冷热交替的秋冬、夏秋季节要注意保暖,夏季注意空调温度不要过低。
关于高尿酸血症
尿酸由饮食摄入(约 20%)和体内分解(约 80%) 的嘌呤化合物经肝脏代谢产生,约 2/3 通过肾脏,1/3 通过消化道排泄。尿酸经肾小球滤过、近端肾小管重吸收、分泌和分泌后再吸收,未吸收部分从尿液中排出。正常情况下,体内尿酸产生和排泄保持平衡,凡导致尿酸生成过多和(或)排泄减少的因素均可导致高尿酸血症。
不是。
以前,人们认为尿酸是一种代谢废物,当形成结晶,在关节、肾脏等部位沉积后,可以诱发痛风性关节炎和肾结石病。但随着认识的不断深入,目前认为尿酸作为血液中的抗氧化剂,对大脑和神经系统具有一定的保护作用。
因此,目前认为控制尿酸并不是越低越好,不建议将尿酸控制在 180 μmol/L 以下。
高尿酸血症在痛风发作期强调休息,保护疼痛的关节,有助于疼痛的缓解,待疼痛完全缓解,关节不红不肿了,再休息三天后开始适当运动。
对于痛风间歇期及无症状高尿酸血症患者提倡合理运动。高强度、剧烈运动时会产生乳酸,减少尿酸的排泄,升高血尿酸水平,因此对于高尿酸血症患者不提倡。
建议高尿酸血症患者进行低、中强度的有氧运动,例如散步、快走、慢跑、太极拳、跳舞、踢毽子、练瑜伽等。此外,需要注意的是运动量要循序渐进,切记不可操之过急!
1、为什么会出现未检出的结果?
我们的检测是使用极少量 DNA 来检测 70~80 万位点,受检测技术限制会有约 1% 的位点(预计 7~8 千个)无法检出。并且这些位点随机分布,可能会落在用于解释项目结果的位点中,从而影响你此项目的检测结果。
2、我们对未检出的结果怎么处理?
由于随机错误无法控制,若受影响的项目超过 7 项,实验室会对你的样本进行重测;若小于 7 项,报告仍会放出,项目结果以「有位点未检出,结果无法确定」呈现。
3、为什么有些遗传风险项目有位点未检出但仍能给出结果?
疾病受多个基因共同影响,但每个基因对疾病影响的权重不同,如果我们检测到了主效位点,那么即便存在未检出的微效位点,也能定义结果;但如果未检出的是主效位点,就无法定义你的结果。
4、为什么有些遗传变异携带项目有位点未检出但仍能给出结果?
遗传变异携带项目中的每个检测位点在中国人群中的覆盖率是不同的。如果出现部分位点未检出时,23魔方仍能够根据你已检出的位点,统计它们在中国人群中的覆盖率并结合中国人群中变异携带的频率,计算得出你的检测结果。
*如果某项目所有位点都未检出,就无法确定你的检测结果。
遗传风险倍数是从基因遗传⻆度解释疾病⻛险。若遗传⻛险倍数为 1,那么基因遗传⻛险趋近于中国⼈群的平均值;若遗传⻛险倍数大于 1,则更应关注,因为你携带的基因决定遗传⻛险⾼于平均⼈群。
遗传⻛险⾼不代表一定会患该疾病,因为疾病的发⽣除了受遗传因素的影响外,与环境和生活方式等多种因素密切相关,单从任何一个⻆度理解患病可能性都会造成偏差。
