血型
该项目检测的是ABO血型,是血型分型中最常见的一种分型。
检测结果
97.27%的概率B型血
0.95%的概率为A型血
0.58%的概率为AB型血
*由于血型表现复杂,基因推测的血型结果不可替代实际抗原检测
为什么基因能测ABO血型
ABO 血型是血型分型中最常见的一种分型,其原则是依据是血红细胞表面是否存在可遗传的抗原物质抗A和抗B来进行血型分类。医院常规血检就是检测血红细胞上是否具有这些抗原,如果被测到有抗A则为A型血,测到有抗B则为B型,两者都有则为AB型,两则都无则为O型。
而位于 9 号染色体上的 ABO 基因决定了血红细胞表面是携带抗A、抗B还是两者都携带,该基因上关键位点的基因型差异以及这些差异的排列组合决定了所携带的抗原类型,因此通过检测基因差异可以判断血型。
ABO血型的遗传背景
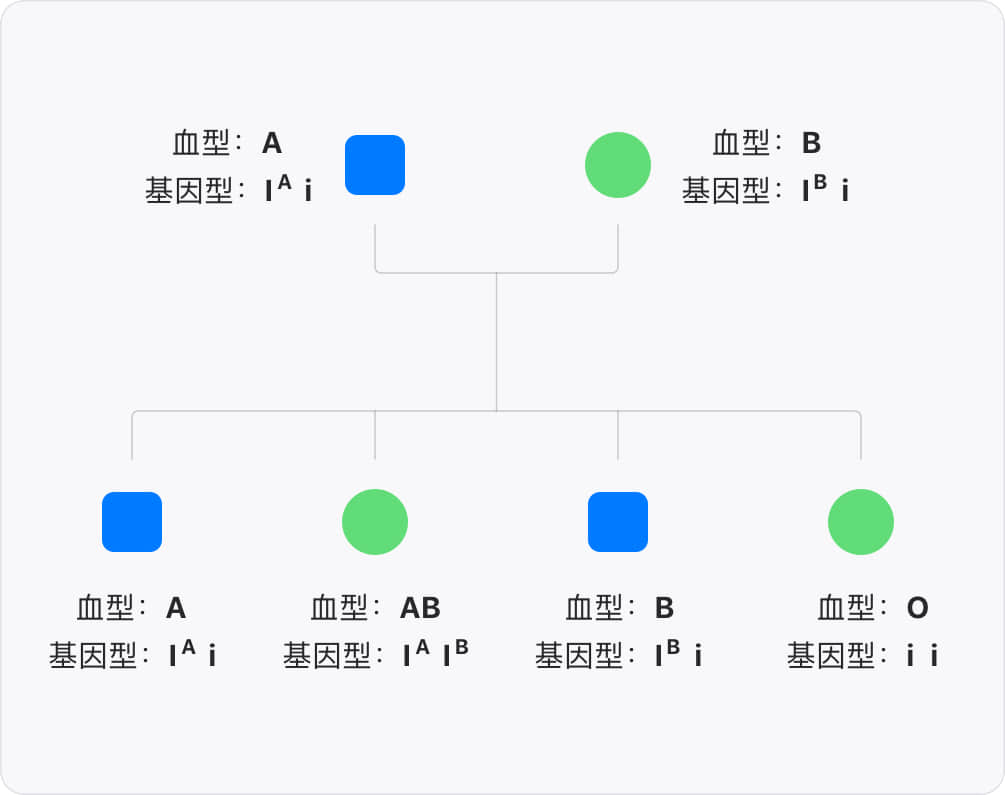
ABO 血型系统的遗传是由 ABO 基因决定的,这个基因上有三个主要的等位基因 IA、IB 和 i,由于人的染色体是成对出现的(二倍体),一个人只能拥有三个等位基因中的两个,分别来自父母双方。这两个等位基因的类型,即血型的基因型 (genotype),决定了人类血型的表型 (phenotype)。
IA 和 IB 对 i 为显性,只有基因型是 ii 的人才是 O 型血;基因型是 IA IA 或 IA i 的人是 A 型,基因型是 IB IB 或 IB i 的人是 B 型。而 IA 和 IB 是共显性,因此基因型是 IA IB 的人是 AB 型。
“O”型血生出B型的孩子?
根据上条卡片阐述的遗传背景,血检检出为 “O” 型血的夫妇,基因型应该都是ii,是不可能生出血型表型为B(基因型 IB IB 或 IB i )的孩子的。但 2007 年广西就发生了这样一个真实的案例,血检报告指出夫妇双方均为O型血,而孩子是B型。
这是一种极为罕见的情况,因此常常被忽略。
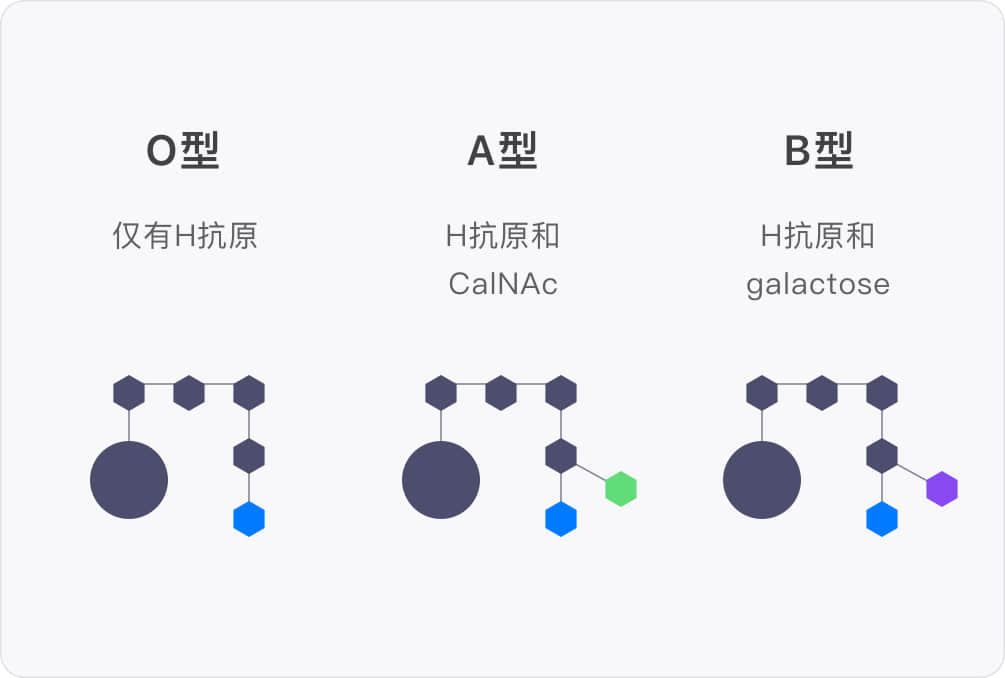
ABO 血型检测是检测红细胞表面抗原是否有抗A或抗B。只含有抗A表现为A型;只含有抗B表现为B型;同时含有这两种表现为 AB型;这两种抗原都不表达的则为O型。但抗A或抗B的表达有一个前提——血红细胞标准存在H抗原,就是说只有在抗H存在的基础上才可能有抗A或抗B。一般O型只表现抗H不表现抗A或抗B,在抗H不表达的时候(没有H抗原)即便基因携带有 IA、IB 也不会表现出抗A或抗B,血型检测报告结果为 “O” 型,实际上是一种伪 “O” 型血。
H抗原由一对隐形等位基因(Hh)决定,没有抗H的人基因型为hh在人群中极为罕见,这属于另外一种血型系统,称为 Hh孟买血型系统。孟买血型基因和 ABO 血型基因独立遗传给下一代,两者互不影响。
一般常规验血是默认存在H抗原,因此一个人如果没有抗H可能被误判为O型血。案例中父亲就是这种情况,父亲的基因型为 IB i/hh,检测不到抗B,血检报告为O型,母亲基因型是 i i/Hh,血检报告为O型,孩子的基因型为 IB i/Hh,血检报告为B型。
其他血型系统
人类血红细胞表面抗原有多达 346 种,根据表面抗原是否有抗A、抗B便是ABO血型系统。国际输血协会(International Society of Blood Transfusion,ISBT)认定了 36 种血型系统,包括 ABO 血型系统、Hh 孟买血型系统和恒河猴血型系统(Rh)在内。
一般医院常规血型检测只考虑 ABO 和 Rh 血型系统,因为决定这两种血型系统的表面抗原和相应血清中的抗体是在输血时影响最大,最需关注。
更多信息请参考:ISBT人类血型系统
能接受哪些血型
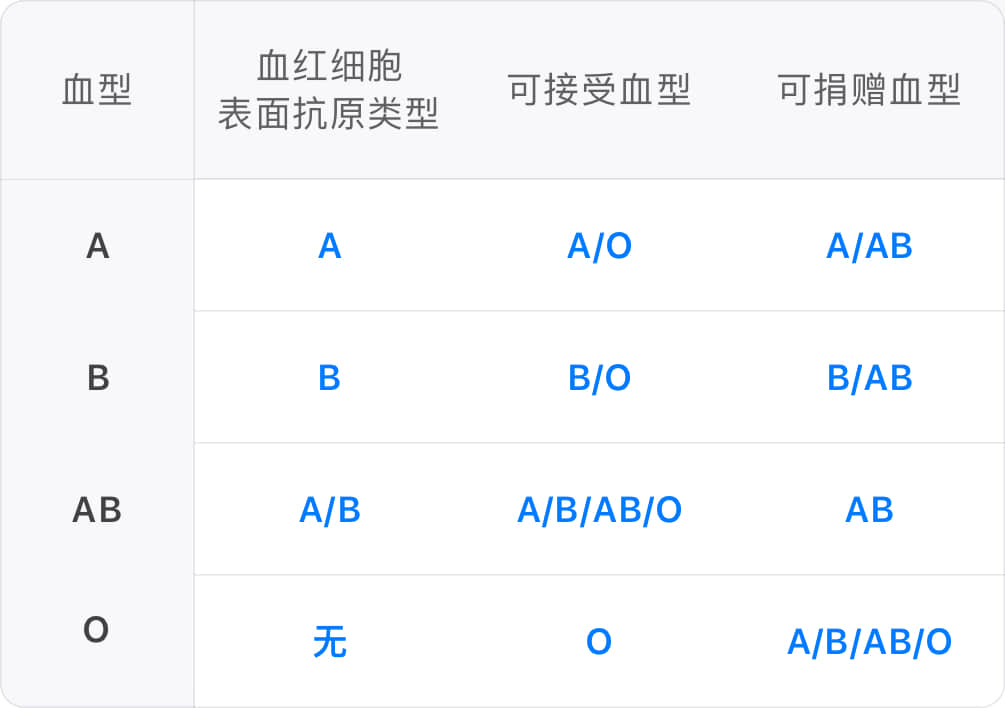
不同血型血红细胞表面抗原的差异导致血清产生不同的抗体,因为血清抗体对血红细胞有凝聚作用,因此如果以不相容的血型输血可能导致溶血反应,造成溶血性贫血、肾衰竭、甚至死亡。
O型血也不是万能的

从 1901 年到 40 年代O型被认为是万能供血者,因为 O 型血血红细胞没有抗 A 或抗 B,所以不会和其他血型血清中的抗体发生凝集。
在第二次世界大战期间,由于战地血源紧缺以致在同型血源缺乏时不得不采取冒险行为用 O 型血作为抢救的「万能血」。
50 年代,科学家发现 O 型血人的血清中有 30.2% 抗体 A、抗体 B,这些抗体中常含有免疫性抗体,如果将这些含有免疫性抗体的 O 型血液输给其他血型的人就会破坏受血者的红细胞,可能导致这些人寿命缩短严重者现溶血性反应。
所以一般情况下只会用同种血型进行输血。
O型血与抗疟疾
不同种族、地区的人血型分布都不一样,同一种族也会有差异,这与人类演化发展有关。世界分布最多的是O型,与其强大的抗疟疾能力有关[1]。
在诸多传染病中疟疾是人类基因组面对的最强选择压力,不仅让O型血的人在世界分布比例最高,同时还遗留下 G6PD 缺乏症(蚕豆病)、镰刀形贫血等多种遗传疾病。据 WHO 估计,2010 年全球仍有 2.16 亿人感染疟疾,65.5 万人死于疟疾,死亡的大部分都是 5岁以下的儿童[2]。
A型抗疟疾能力最弱,被疟原虫寄生后容易导致血管闭塞和严重的疾病。全球血型分布的统计结果也证实了这个结论,那些疟疾流行过的地区如非洲O型血人数显著高于A型,居住在中美和南美热带地区的土著人绝大多数也是O型。
但O型血也不是绝对优势,在面对霍乱这种疾病的时候B型血优势更大。
参考文献:
The ABO blood group system and Plasmodium falciparum malaria[J]. Blood, 2007.
Defeating malaria in Asia, the Pacific, Americas, Middle East and Europe[J]. WHO, 2012.
A型和B型的优势
基于对血型抗原的分子结构分析,发现了一些有趣的现象。A型血的等位基因IA产生的抗原A(N-乙酰半乳糖胺与茎附着)在结构上类似于构成流感病毒某些亚型的衣壳的糖蛋白。因此,针对A型抗原的抗体(主要在O型或B型的人中)可能会对流感病毒产生轻微的抵抗力。
类似地,B型血的等位基因IB产生的抗原B(具有附着于茎的半乳糖的抗原)被提出与革兰氏阴性细菌如大肠杆菌,沙门氏菌属和霍乱弧菌中发现的细胞壁的糖蛋白组分类似,这可能赋予了B型血的人对这些细菌一定的抵抗力。
参考文献:
Genetics: Genes, Genomes, and Evolution. Oxford, 2016.
为什么是“ABO”,不是“ABC”
在 20 世纪初,奥地利科学家 Karl Landsteiner 发现一些人的血红细胞和其他人的血清混合后会发生凝聚。之后 Landsteiner 对凝聚的规律进行了记录并且发现血液可以被分成几类,从而发现了第一种血液分类系统,并借此获得了诺贝尔奖。
但是 Landsteiner 当时只发现了 3 种血型: A、B、O。(O型血是之后被命名的,源自德语"Ohne",即“没有”,因为O型血既没有A型血的特征也没有B型血的特征)。后来AB型血才被补充到 ABO 血型系统中,形成了现在完整的 ABO 血型。
1、为什么会出现未检出的结果?
我们的检测是使用极少量 DNA 来检测 70~80 万位点,受检测技术限制会有约 1% 的位点(预计 7~8 千个)无法检出。并且这些位点随机分布,可能会落在用于解释项目结果的位点中,从而影响你此项目的检测结果。
2、我们对未检出的结果怎么处理?
由于随机错误无法控制,若受影响的项目超过 7 项,实验室会对你的样本进行重测;若小于 7 项,报告仍会放出,项目结果以「有位点未检出,结果无法确定」呈现。
3、为什么有些遗传风险项目有位点未检出但仍能给出结果?
疾病受多个基因共同影响,但每个基因对疾病影响的权重不同,如果我们检测到了主效位点,那么即便存在未检出的微效位点,也能定义结果;但如果未检出的是主效位点,就无法定义你的结果。
4、为什么有些遗传变异携带项目有位点未检出但仍能给出结果?
遗传变异携带项目中的每个检测位点在中国人群中的覆盖率是不同的。如果出现部分位点未检出时,23魔方仍能够根据你已检出的位点,统计它们在中国人群中的覆盖率并结合中国人群中变异携带的频率,计算得出你的检测结果。
*如果某项目所有位点都未检出,就无法确定你的检测结果。
